La mala unión del escafoides ocurre en aproximadamente el 5-15% de las fracturas agudas del hueso escafoides, con necrosis del escafoides en aproximadamente el 3%. Los factores de riesgo para la mala unión del escafoides incluyen el diagnóstico tardío o incompleto, la proximidad proximal al trazo de fractura, un desplazamiento mayor de 1 mm y una fractura con inestabilidad carpiana. Si no se trata, la pseudoartrosis osteocondral del escafoides suele asociarse con artritis traumática, también conocida como pseudoartrosis osteocondral del escafoides con osteoartritis colapsante.
El injerto óseo con o sin colgajo vascularizado puede utilizarse para tratar la pseudoartrosis osteocondral del escafoides. Sin embargo, en pacientes con osteonecrosis del polo proximal del hueso escafoides, los resultados del injerto óseo sin punta vascularizada son insatisfactorios, y la tasa de consolidación ósea es de tan solo el 40%-67%. Por el contrario, la tasa de consolidación de los injertos óseos con colgajos vascularizados puede alcanzar el 88%-91%. Los principales colgajos óseos vascularizados en la práctica clínica incluyen el colgajo de radio distal con punta de 1,2-ICSRA, el injerto óseo + implante de haz vascular, el colgajo de radio palmar, el colgajo óseo ilíaco libre con punta vascularizada y el colgajo óseo condilar femoral medial (MFC VBG), etc. Los resultados del injerto óseo con punta vascularizada son satisfactorios. El MFC VBG libre ha demostrado ser eficaz en el tratamiento de fracturas del escafoides con colapso metacarpiano, y el MFC VBG utiliza la rama articular de la arteria descendente de la rodilla como rama trófica principal. En comparación con otros colgajos, el colgajo MFC VBG proporciona suficiente soporte estructural para restaurar la forma normal del hueso navicular, especialmente en la osteocondrosis por fractura navicular con deformidad de dorso arqueado (Figura 1). En el tratamiento de la osteonecrosis osteocondral navicular con colapso carpiano progresivo, se ha descrito que el colgajo de radio distal con punta de 1,2-ICSRA presenta una tasa de consolidación ósea de tan solo el 40 %, mientras que el MFC VBG presenta una tasa de consolidación ósea del 100 %.
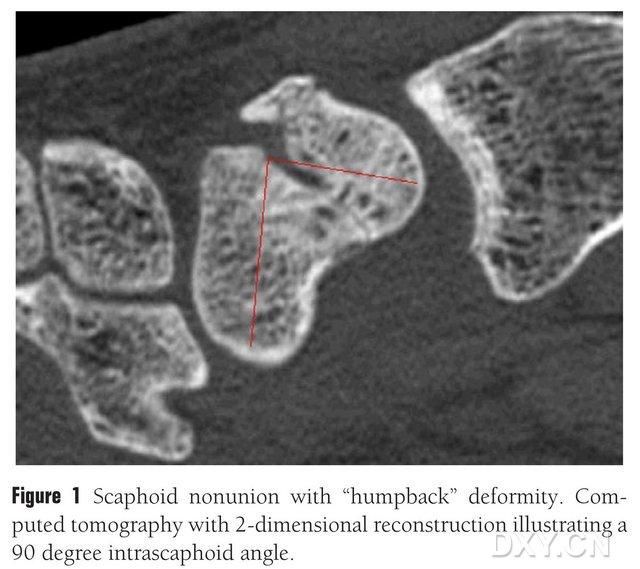
Figura 1. Fractura del hueso navicular con deformidad en "espalda arqueada". La TC muestra el bloque de fractura entre los huesos naviculares en un ángulo de aproximadamente 90°.
Preparación preoperatoria
Tras la exploración física de la muñeca afectada, se deben realizar estudios de imagen para evaluar el grado de colapso de la muñeca. Las radiografías simples son útiles para confirmar la localización de la fractura, el grado de desplazamiento y la presencia de reabsorción o esclerosis del extremo fracturado. Las imágenes posteroanteriores se utilizan para evaluar el colapso de la muñeca y la inestabilidad dorsal de la muñeca (DISI) mediante una relación altura-anchura de la muñeca modificada ≤1,52 o un ángulo semilunar radial superior a 15°. La resonancia magnética o la tomografía computarizada (TC) pueden ayudar a diagnosticar la desalineación del hueso navicular o la osteonecrosis. Las radiografías laterales o la TC sagital oblicua del hueso navicular con un ángulo navicular >45° sugieren un acortamiento del hueso, conocido como "deformidad de dorso arqueado". La baja señal en T1 y T2 de la RM sugiere necrosis del hueso navicular, pero la RM no tiene una relevancia evidente para determinar la consolidación de la fractura.
Indicaciones y contraindicaciones:
Pseudoartrosis osteocondral navicular con deformidad hacia atrás y DISI; la resonancia magnética muestra necrosis isquémica del hueso navicular, aflojamiento intraoperatorio del torniquete y observación de la fractura; el extremo roto del hueso navicular sigue siendo hueso esclerótico blanco; el fracaso del injerto óseo en cuña inicial o la fijación interna con tornillos requiere un injerto óseo estructural VGB grande (>1 cm3). Hallazgos preoperatorios o intraoperatorios de osteoartritis de la articulación carpiana radial; si se ha producido una mala unión navicular significativa con osteoartritis colapsante, puede requerirse denervación de la muñeca, osteotomía navicular, fusión cuadrangular, osteotomía carpiana proximal, fusión carpiana total, etc.; mala unión navicular, necrosis proximal, pero con morfología ósea navicular normal (p. ej., fractura navicular no desplazada con escaso suministro de sangre al polo proximal); acortamiento de la mala unión navicular sin osteonecrosis. (El 1,2-ICSRA se puede utilizar como sustituto de un colgajo de radio distal).
Anatomía Aplicada
El VBG del CFM es irrigado por varios vasos trofoblásticos interóseos pequeños (media 30, 20-50), siendo el aporte sanguíneo más abundante posterior inferior al cóndilo femoral medial (media 6,4), seguido de anterosuperior (media 4,9) (Fig. 2). Estos vasos trofoblásticos fueron irrigados principalmente por la arteria geniculada descendente (ADG) y/o la arteria geniculada medial superior (AGMS), que es una rama de la arteria femoral superficial que también da origen a ramas de los nervios articular, musculocutáneo y/o safeno. La ADG se originó en la arteria femoral superficial proximal a la eminencia medial del maléolo medial, o a una distancia de 13,7 cm proximal a la superficie articular (10,5-17,5 cm), y la estabilidad de la ramificación fue del 89% en los especímenes cadavéricos (Figura 3). La ADG se origina en la arteria femoral superficial a 13,7 cm (10,5-17,5 cm) proximal a la fisura del maléolo medial o proximal a la superficie articular. En una muestra cadavérica, se observa una estabilidad de ramificación del 100 % y un diámetro aproximado de 0,78 mm. Por lo tanto, tanto la ADG como la AMG son aceptables, aunque la primera es más adecuada para las tibias debido a la longitud y el diámetro del vaso.
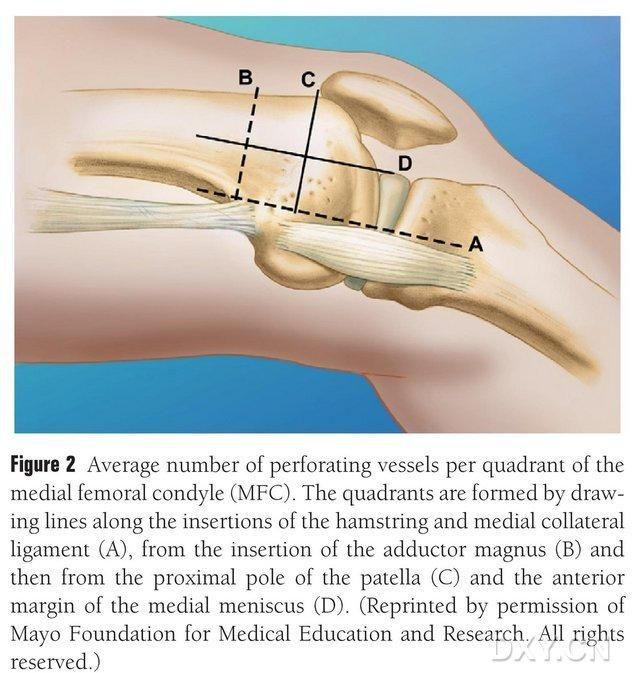
Fig. 2. Distribución en cuatro cuadrantes de los vasos trofoblásticos del MFC a lo largo de la línea horizontal entre el semitendinoso y el ligamento colateral medial A, línea del trocánter mayor B, línea del polo superior de la rótula C, línea del menisco anterior D.
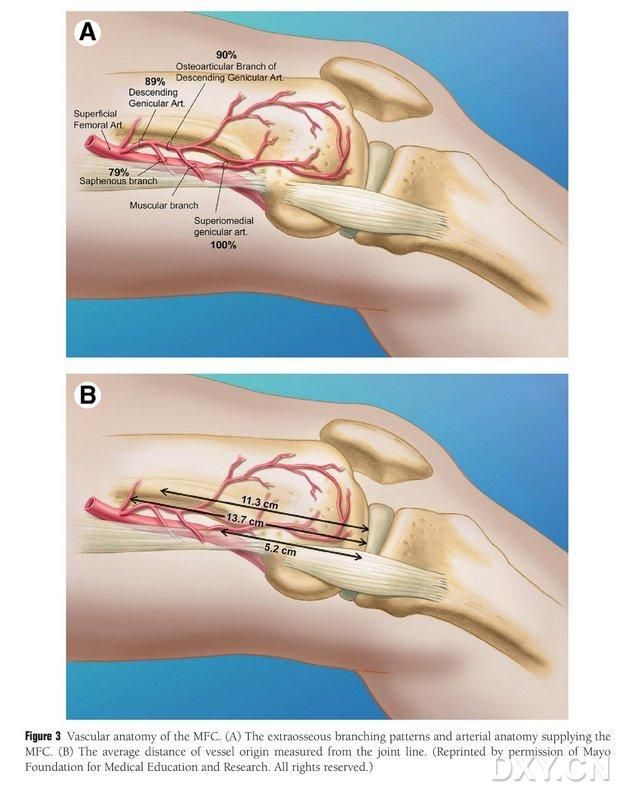
Figura 3. Anatomía vascular del MFC: (A) Ramas extraóseas y anatomía vascular trofoblástica del MFC, (B) Distancia de los orígenes vasculares desde la línea articular
Acceso quirúrgico
El paciente se coloca bajo anestesia general en decúbito supino, con la extremidad afectada sobre la mesa de cirugía de mano. Generalmente, el colgajo óseo donante se toma del cóndilo femoral medial ipsilateral, para que el paciente pueda moverse con muletas después de la cirugía. También se puede elegir la rodilla contralateral si hay antecedentes de traumatismo o cirugía previa en el mismo lado de la rodilla. Se flexiona la rodilla y se rota externamente la cadera, y se aplican torniquetes en las extremidades superiores e inferiores. El abordaje quirúrgico fue el abordaje de Russe extendido, con la incisión comenzando 8 cm proximal al túnel carpiano transverso y extendiéndose distalmente desde el borde radial del tendón del flexor radial del carpo, y luego doblando en el túnel carpiano transverso hacia la base del pulgar, terminando a nivel del trocánter mayor. Se incide la vaina tendinosa del tendón longissimus radial y se dibuja el tendón en dirección cubital. Se expone el hueso navicular mediante disección cortante a lo largo de los ligamentos semilunar radial y de la cabeza del navicular radial, separando cuidadosamente los tejidos blandos periféricos del hueso navicular para permitir una mayor exposición (Figura 4). Confirme el área de pseudoartrosis, la calidad del cartílago articular y el grado de isquemia del hueso navicular. Tras aflojar el torniquete, observe el polo proximal del hueso navicular en busca de sangrado puntiforme para determinar si existe necrosis isquémica. Si la necrosis del navicular no se asocia con artritis radial carpiana o intercarpiana, se puede utilizar la VGB MFC.
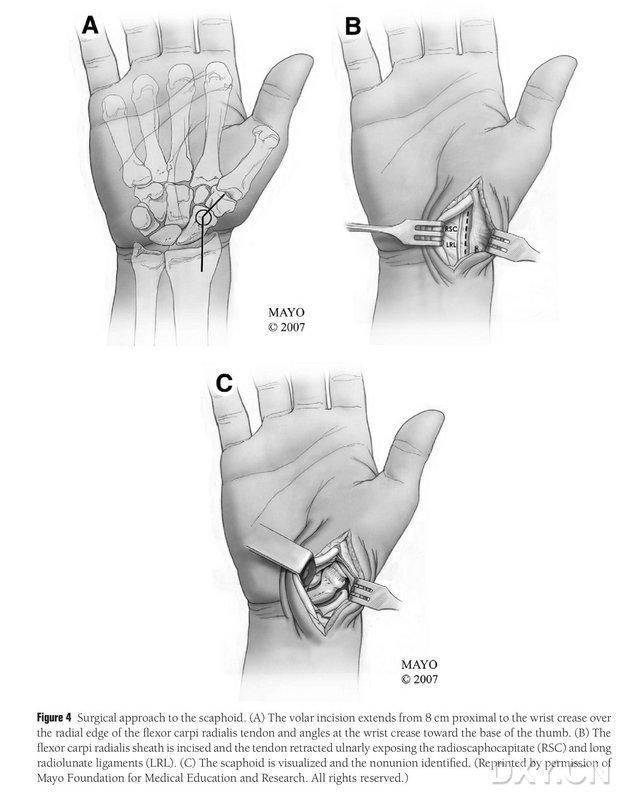
Figura 4. Abordaje quirúrgico navicular: (A) La incisión comienza a 8 cm proximal al túnel carpiano transverso y extiende el borde radial del tendón del músculo flexor radial del carpo hasta la parte distal de la incisión, que se pliega hacia la base del pulgar en el túnel carpiano transverso. (B) Se incide la vaina tendinosa del tendón del longissimus radial y se retrae el tendón en dirección cubital. El hueso navicular se expone mediante disección cortante a lo largo de los ligamentos semilunar radial y de la cabeza navicular radial. (C) Se identifica el área de la discontinuidad ósea navicular.
Se realiza una incisión de 15-20 cm proximal a la línea articular de la rodilla, a lo largo del borde posterior del músculo femoral medial, y este se retrae anteriormente para exponer la irrigación sanguínea del CFM (Fig. 5). Esta irrigación generalmente proviene de las ramas articulares de la ADG y la AMG, tomando habitualmente la rama articular mayor de la ADG y la vena acompañante correspondiente. El pedículo vascular se libera proximalmente, protegiendo el periostio y los vasos trofoblásticos de la superficie ósea.
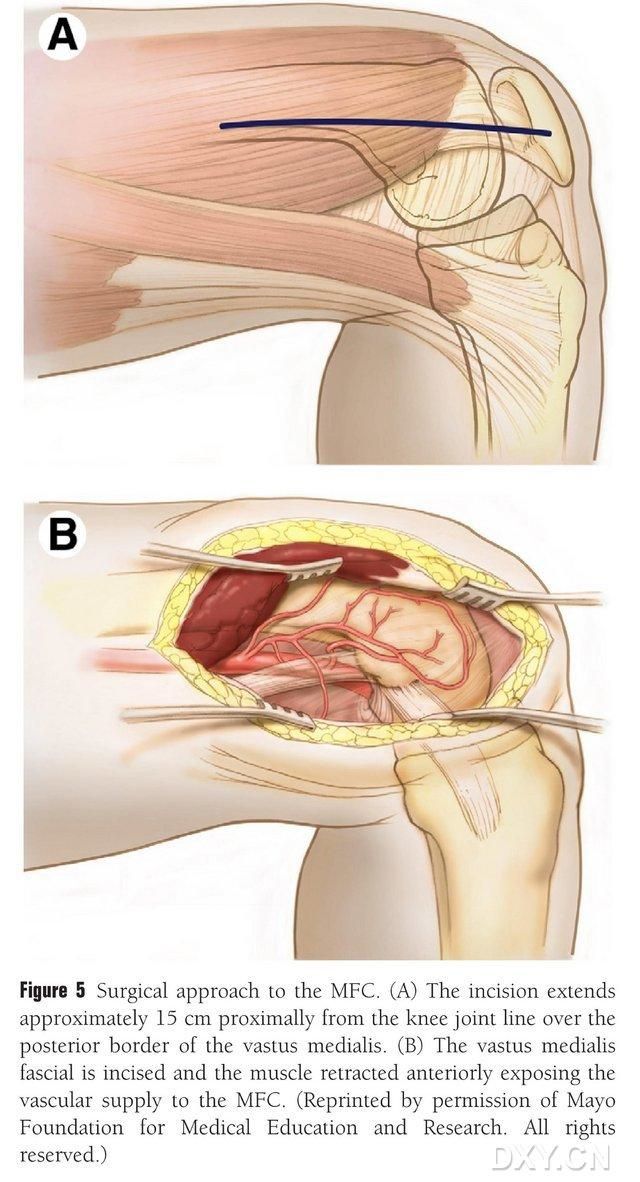
Figura 5. Acceso quirúrgico al MFC: (A) Se realiza una incisión de 15 a 20 cm de longitud proximalmente a lo largo del borde posterior del músculo femoral medial desde la línea de la articulación de la rodilla. (B) El músculo se retrae anteriormente para exponer el suministro de sangre al MFC.
Preparación del hueso navicular
La deformidad DISI del escafoides debe corregirse y el área del injerto óseo osteocondral debe prepararse antes de la implantación flexionando la muñeca bajo fluoroscopia para restaurar un ángulo semilunar radial normal (Figura 6). Se perfora percutáneamente una aguja de Kirschner de aproximadamente 1,5 mm (0,0625 pies) desde la parte dorsal hasta el metacarpiano para fijar la articulación semilunar radial, y el espacio de unión viciosa del escafoides queda expuesto al enderezar la muñeca. El espacio de la fractura se limpió de tejido blando y se mantuvo abierto con un separador de placas. Se utiliza una pequeña sierra recíproca para aplanar el hueso y asegurar que el colgajo del implante se asemeje más a una estructura rectangular que a una cuña, lo que requiere que el espacio del escafoides se manipule con un espacio más amplio en el lado palmar que en el dorsal. Después de abrir el espacio, se mide el defecto en tres dimensiones para determinar la extensión del injerto óseo, que suele tener una longitud de 10 a 12 mm en todos los lados del injerto.
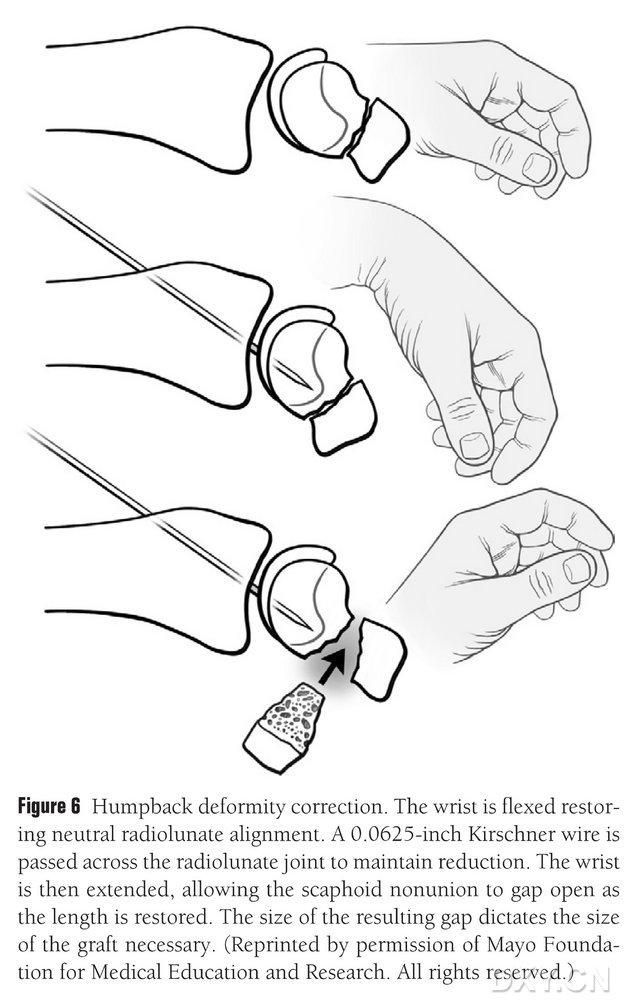
Figura 6. Corrección de la deformidad del escafoides, con flexión fluoroscópica de la muñeca para restaurar la alineación radial-lunar normal. Se inserta percutáneamente una aguja de Kirschner de aproximadamente 1,5 mm (0,0625 pies) desde la parte dorsal hasta el metacarpiano para fijar la articulación semilunar radial, exponiendo el espacio de consolidación viciosa del escafoides y restaurando la altura normal del hueso al enderezar la muñeca. El tamaño del espacio predice el tamaño del colgajo que deberá interceptarse.
Osteotomía
Se selecciona la zona vascularizada del cóndilo femoral medial como zona de extracción ósea, la cual se marca adecuadamente. Se debe tener cuidado de no lesionar el ligamento colateral medial. Se realiza una incisión en el periostio y se corta un colgajo óseo rectangular del tamaño adecuado para el colgajo deseado con una sierra recíproca. Se corta un segundo bloque óseo a 45° a lo largo de un lado para asegurar la integridad del colgajo (Fig. 7). Se debe tener cuidado de no separar el periostio, el hueso cortical y el hueso esponjoso del colgajo. Se debe liberar el torniquete de la extremidad inferior para observar el flujo sanguíneo a través del colgajo, y se debe liberar el pedículo vascular proximalmente al menos 6 cm para permitir la posterior anastomosis vascular. Si es necesario, se puede continuar una pequeña cantidad de hueso esponjoso dentro del cóndilo femoral. El defecto condilar femoral se rellena con un sustituto de injerto óseo, y la incisión se drena y se cierra capa por capa.
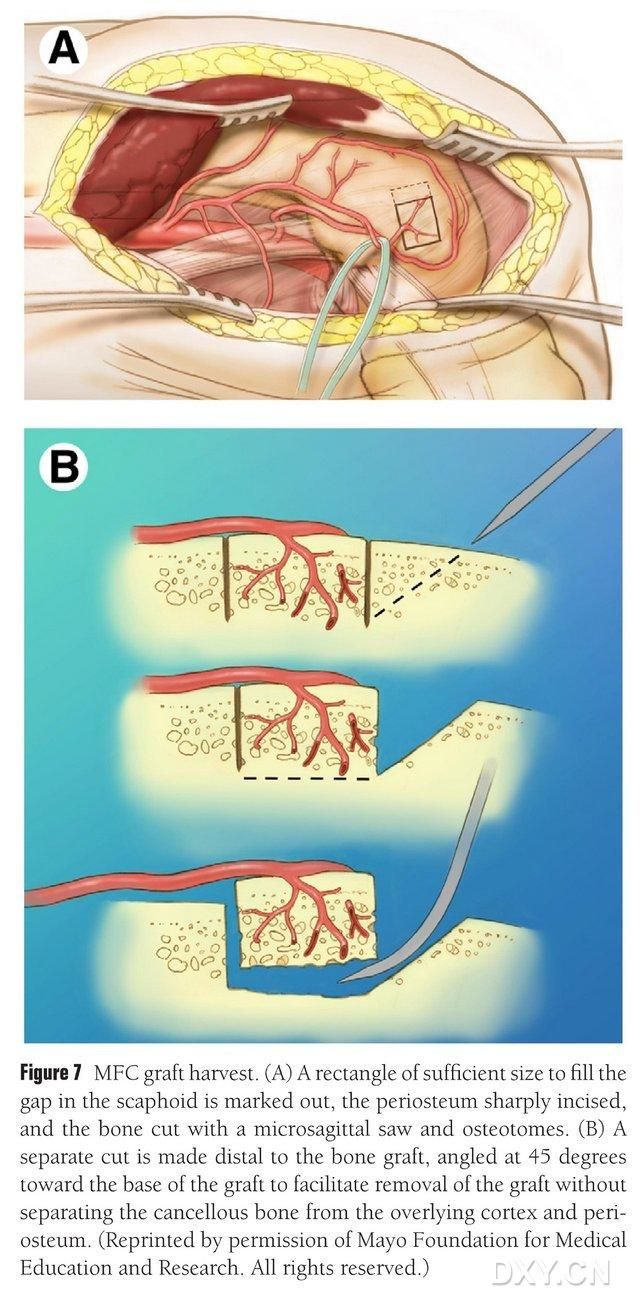
Figura 7. Extracción de colgajo óseo MFC. (A) Se marca el área de osteotomía suficiente para rellenar el espacio navicular, se incide el periostio y se corta un colgajo óseo rectangular del tamaño adecuado para el colgajo deseado con una sierra recíproca. (B) Se corta un segundo trozo de hueso a lo largo de un lado a 45° para asegurar la integridad del colgajo.
Implantación y fijación del colgajo
El colgajo óseo se recorta a la forma adecuada, teniendo cuidado de no comprimir el pedículo vascular ni desgarrar el periostio. El colgajo se implanta suavemente en el área del defecto óseo navicular, evitando la percusión, y se fija con tornillos naviculares huecos. Se tuvo cuidado de asegurar que el margen palmar del bloque óseo implantado estuviera alineada con el margen palmar del hueso navicular o que estuviera ligeramente deprimido para evitar el pinzamiento. Se realizó fluoroscopia para confirmar la morfología del hueso navicular, la línea de fuerza y la posición del tornillo. Se anastomosa la arteria vascular del colgajo con la arteria radial, extremo a lado, y la punta venosa con la vena compañera de la arteria radial, extremo a extremo (Figura 8). Se repara la cápsula articular, pero se evita el pedículo vascular.
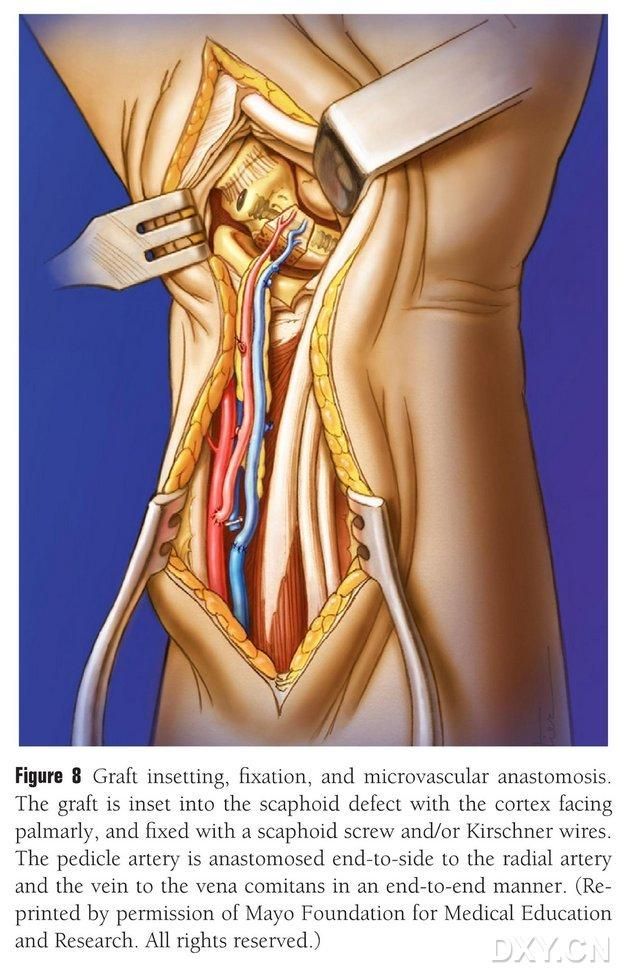
Figura 8. Implantación, fijación y anastomosis vascular del colgajo óseo. El colgajo óseo se implanta suavemente en la zona del defecto óseo navicular y se fija con tornillos naviculares huecos o clavos de Kirschner. Se debe tener cuidado de que el margen metacarpiano del bloque óseo implantado quede a ras con el margen metacarpiano del hueso navicular o ligeramente deprimido para evitar el pinzamiento. La anastomosis de la arteria del colgajo vascular con la arteria radial se realizó término-terminalmente, y la de la punta de la vena con la vena compañera de la arteria radial se realizó término-terminalmente.
Rehabilitación postoperatoria
Aspirina oral 325 mg al día (durante 1 mes). Se permite la carga de peso postoperatoria de la extremidad afectada. El frenado de rodilla puede reducir las molestias del paciente, dependiendo de su capacidad para moverse en el momento oportuno. El apoyo contralateral con una sola muleta puede reducir el dolor, pero no es necesario el apoyo a largo plazo con muletas. Los puntos se retiraron 2 semanas después de la cirugía y el yeso Münster o yeso largo de brazo a pulgar se mantuvo en su lugar durante 3 semanas. Después de eso, se utiliza el yeso corto de brazo a pulgar hasta la consolidación de la fractura. Se toman radiografías a intervalos de 3 a 6 semanas y la consolidación de la fractura se confirma mediante TC. Posteriormente, se deben iniciar gradualmente las actividades de flexión y extensión activas y pasivas, y se debe aumentar gradualmente la intensidad y la frecuencia del ejercicio.
Complicaciones mayores
Las principales complicaciones de la articulación de la rodilla incluyen dolor o lesión nerviosa. El dolor de rodilla se presentó principalmente en las 6 semanas posteriores a la cirugía, y no se detectó pérdida de sensibilidad ni neuroma doloroso debido a la lesión del nervio safeno. Las principales complicaciones de la muñeca incluyeron pseudoartrosis ósea refractaria, dolor, rigidez articular, debilidad, artrosis progresiva de la muñeca radial o de los huesos intercarpianos, y también se ha reportado el riesgo de osificación heterotópica perióstica.
Injerto óseo vascularizado libre del cóndilo femoral medial para pseudoartrosis del escafoides con necrosis avascular del polo proximal y colapso carpiano
Hora de publicación: 28 de mayo de 2024










